
Financiadas por la Fundación Amancio Ortega y las comunidades autónomas, los nuevos equipos no acabarán con los tratamientos convencionales, los complementarán
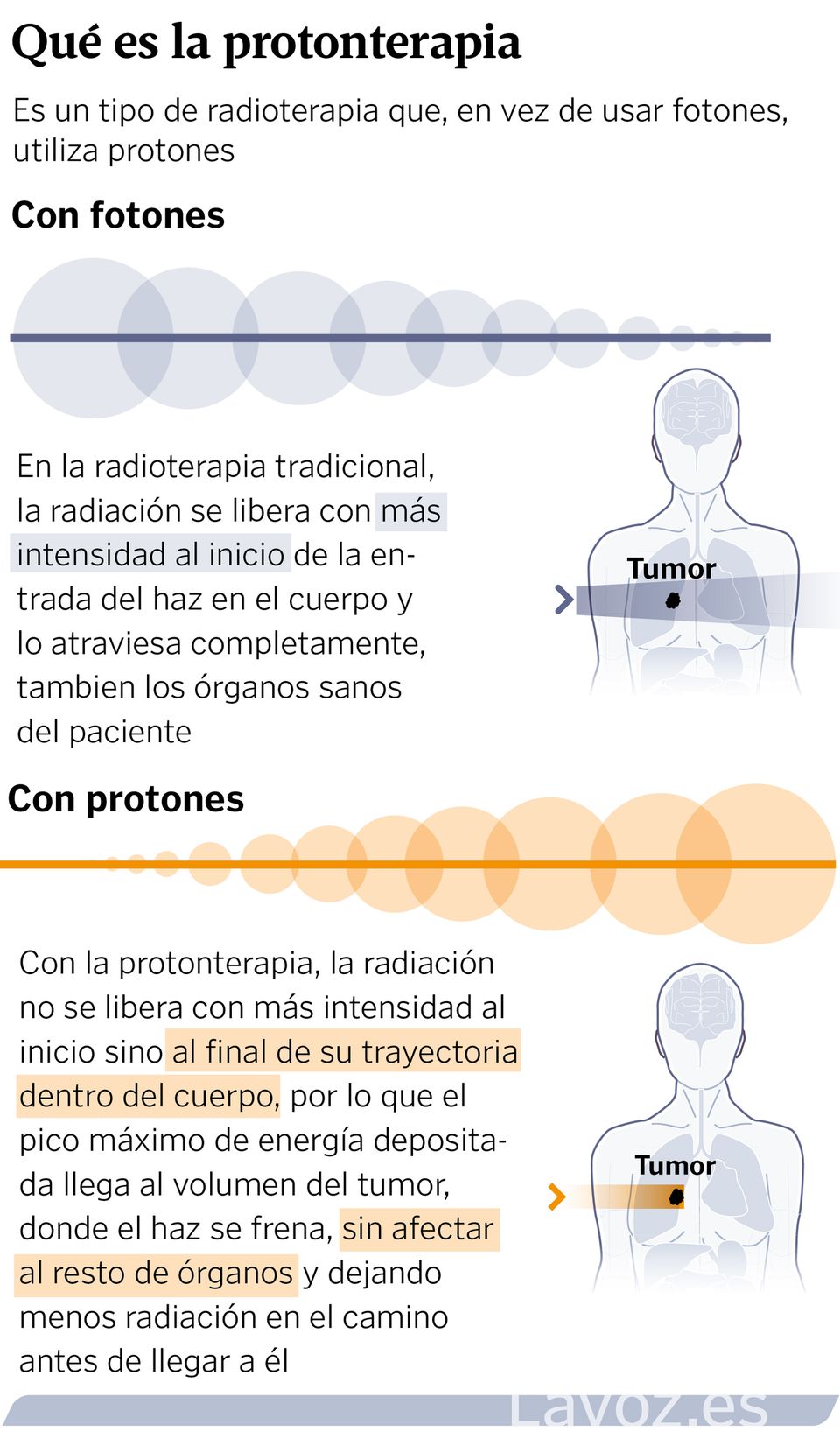
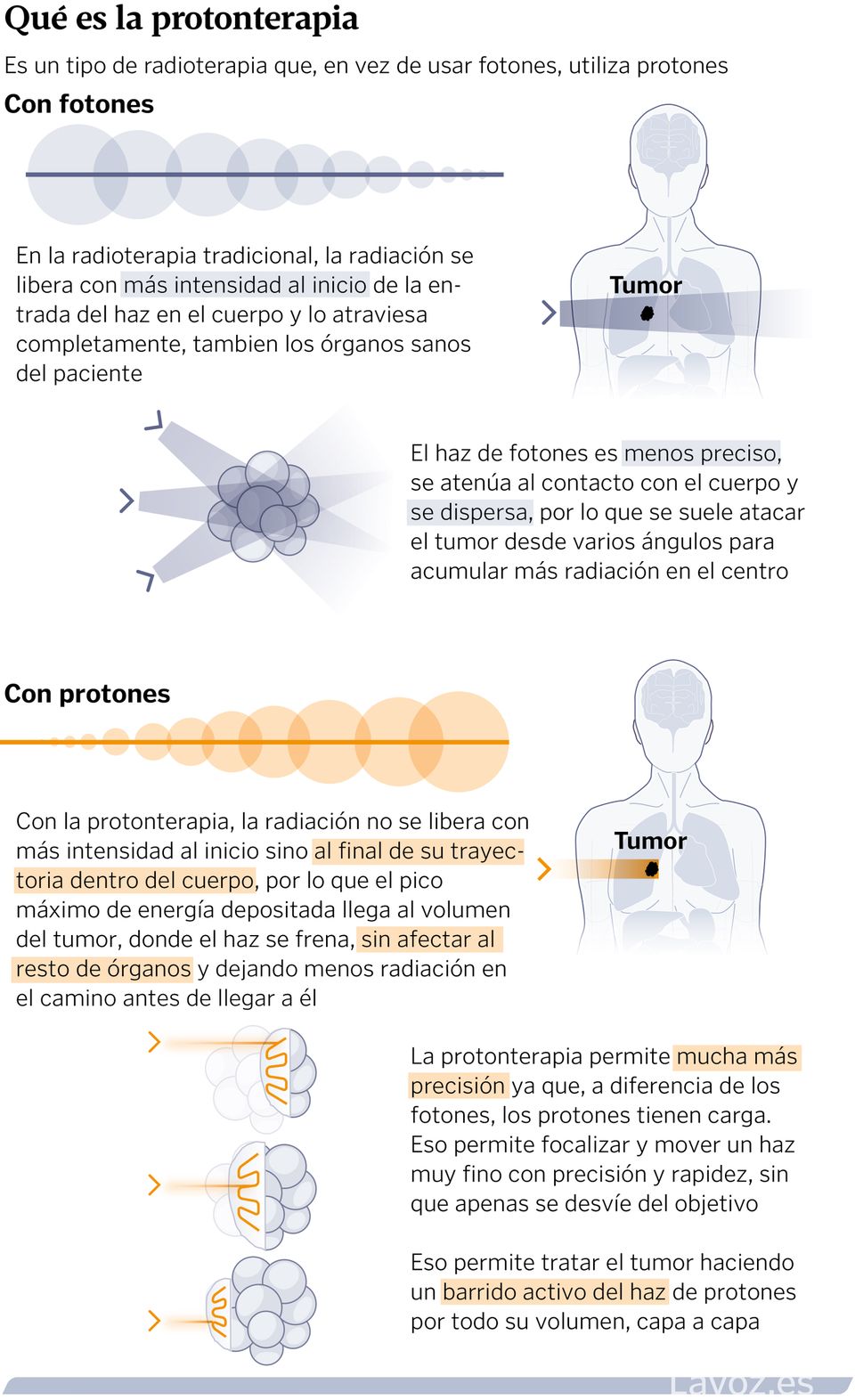
05 nov 2025 . Actualizado a las 13:35 h.Conviene empezar por lo más básico, que no tiene por qué ser lo más obvio. La protonterapia —radioterapia con protones— no viene a sustituir a ninguno de los tratamientos habituales frente al cáncer. Ni a la cirugía, ni a la quimioterapia, ni siquiera a la radioterapia con fotones actual, la más convencional y extendida en la sanidad y en nuestro acervo. En la terapia oncológica, aproximadamente el 60 % de los pacientes reciben tratamiento radioterápico con fotones. De todos ellos, solo un pequeño porcentaje —seguro menor del 10 %; probablemente, también inferior al 5%— acabarán tumbados en la camilla de un Gantry para recibir los beneficios del haz de protones.
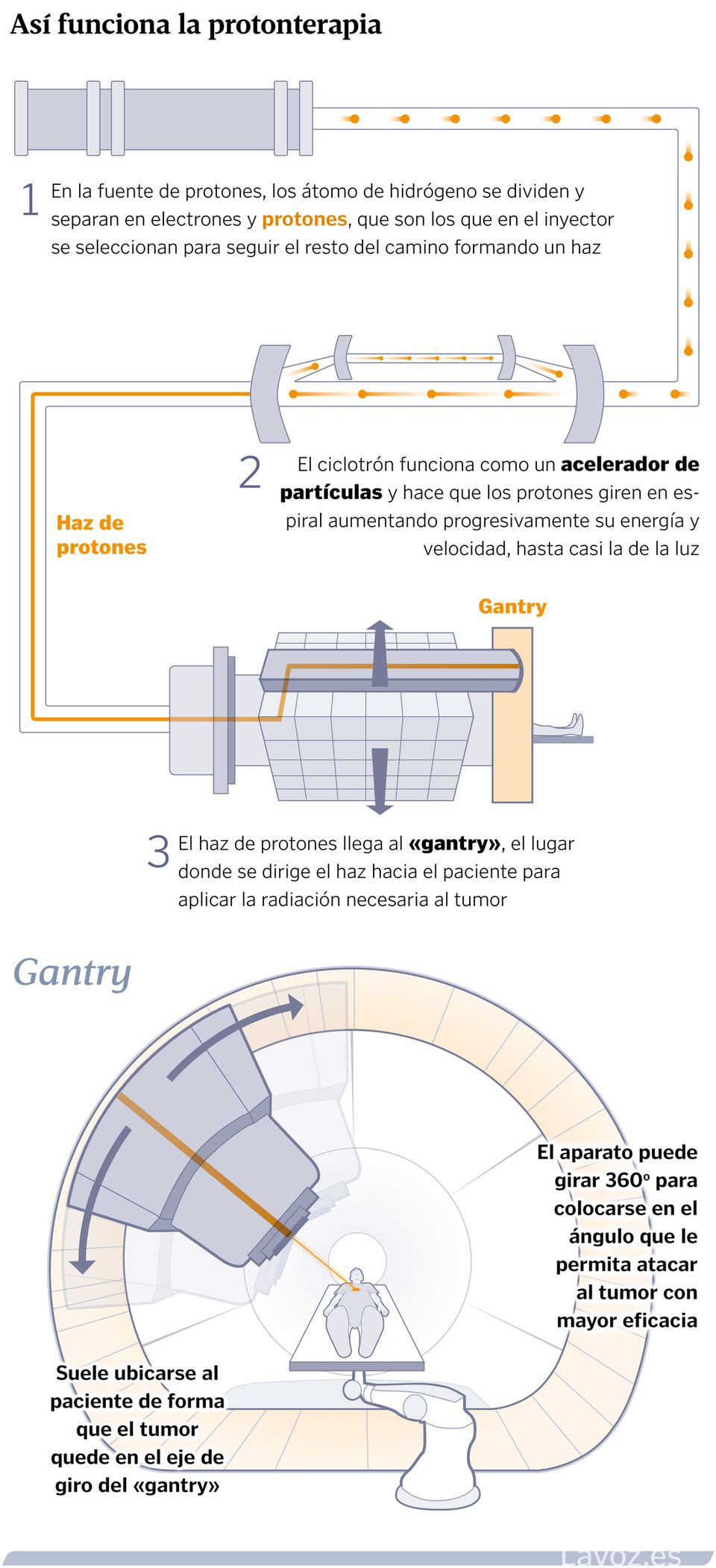
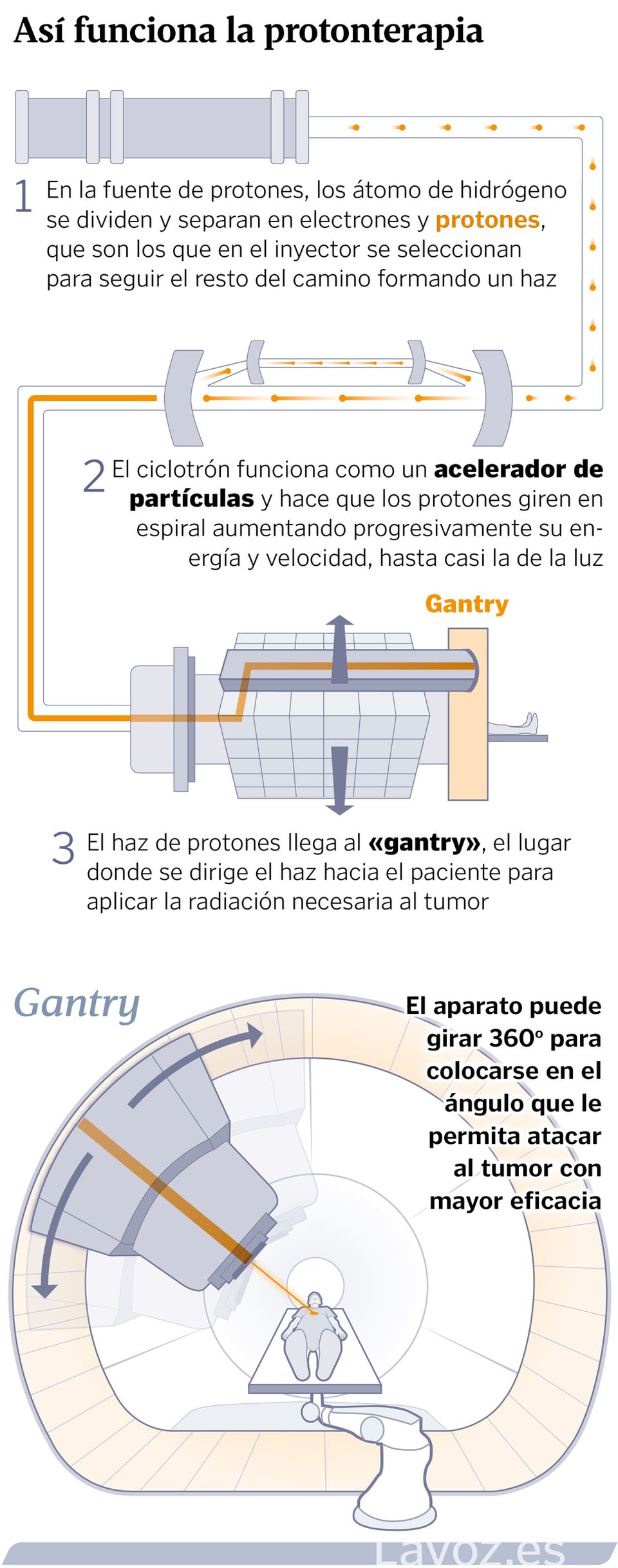
El segundo fundamento básico para explicar cómo la protonterapia completará la actual cartera de servicios es entender cómo trabaja la oncología radioterápica. «El objetivo de combatir un tumor es depositar energía en ese volumen», explica el físico e investigador Alfredo Iglesias, responsable del proyecto de obra e instalación del equipo que comenzará a funcionar en Santiago, si todo va bien, a finales del año 2026. «La forma en la que podemos manipular protones a través de imanes es más precisa a cómo logramos manejar los fotones a través de sistemas mecánicos. Se consigue depositar esa energía de forma más localizada y produciendo menos daños en aquellos tejidos que no se quieren irradiar. Es un tema de precisión que acaba por repercutir en la seguridad del tratamiento», amplía Iglesias.

Son los cimientos de una explicación que se puede atragantar cuando comienza a detallarse que en un enorme búnker frente al Complexo Hospitalario Universitario de Santiago (CHUS) se instalará una gigantesca maquinaria —en tamaño y precio, alcanzando los 28 millones de euros la unidad y que financia la Fundación Amancio Ortega— que incluirá un acelerador de partículas llamado ciclotrón y una sala con un Gantry desde donde el paciente recibirá la radiación de un haz de protones expulsado a través de un brazo de 100 toneladas de peso. El proceso de instalación durará un año hasta lograr que el haz gallego sea capaz de apuntar con una precisión milimétrica a los tumores que presenten algo más de dos centenares de pacientes al año.
«Antes estas instalaciones de protones ocupaban el tamaño de un campo de fútbol. Se han ido reduciendo, democratizando el acceso», asegura Begoña Caballero, oncóloga radioterápica del hospital de Fuenlabrada, que hospedará la segunda unidad que se ponga en marcha en este plan nacional tras la de la capital compostelana.
Nuevos equipos, nuevos retos
El mayor acceso a esta tecnología supondrá ahora, superado el primer escollo económico, nuevos retos. Por supuesto el de la formación, porque aquellos profesionales con más conocimiento de la técnica son los más jóvenes, que carecen de tanta experiencia. Y viceversa, con lo que unos tendrán que beber de los otros. Pero también se abre un nuevo frente en el manejo de la incertidumbre.
La oncología radioterápica, a diferencia de otras especialidades como la cirugía, trabajan sin ver, aunque no a ciegas. Si bien un cirujano puede abrir una incisión, ver, tocar y extraer. La radiación ni se ve ni se siente, no se puede observar dónde se deposita, por lo que el papel de los físicos es una parte fundamental. «Los oncólogos trabajan mano a mano junto a los radiofísicos, una especialidad que tiene que asegurar que la cantidad y la localización donde se deposita la radiación sea la correcta. Es un acto de fe, confían y logran unos tratamientos altamente efectivos», subraya Alberto Pérez, subdirector de innovación tecnológica del hospital regional de Málaga, otro de los centros que acogerán un equipo de protonterapia. Será también esencial en todo este elenco el buen hacer de los técnicos especialistas, que serán los encargados del trato directo con el paciente, de colocarlos en la posición adecuada en el Gantry para no errar el disparo y para el manejo de la máquinaria.
Con el permiso de los cirujanos, su especialidad es también una buena ocasión para aclarar el rol que desempeñarán estas máquinas en la prestación sanitaria española. «Al igual que la cirugía puede ser con bisturí, láser, o robótica, lo que ofrece la renovación de los equipos es una oferta de posibilidades para los profesionales para elegir cuál es el mejor ‘bisturí’ para cada tipo de tumor y paciente», compara María Luisa Ramírez, jefa de área de instalaciones radiactivas y exposiciones médicas del Consejo de Seguridad Nuclear.
Se tratará, por tanto, de elegir cómo gastar esta bala de la forma más inteligente. No de renunciar al resto del arsenal. De entender que en unos casos de cáncer seguirá compensando desplegar a toda la infantería en función de su localización, mientras que en otros será mejor recurrir a los protones y evitar la radiación de salida que proteja a los llamados «órganos nobles».