Manuel Anguita, cardiólogo: «Desgraciadamente, en la mayoría de los casos de infarto, no hay síntomas previos»

ENFERMEDADES

El experto observa que «cada vez se están viendo más infartos en personas jóvenes» y señala que el tabaco y el colesterol son las principales causas
28 nov 2023 . Actualizado a las 18:51 h.Los infartos son una de las principales causas de muerte a nivel mundial y causan aproximadamente un tercio de todas las muertes en personas mayores de 35 años. Aunque una intervención temprana y eficaz puede salvar a los pacientes y reducir significativamente las secuelas del evento coronario, en muchos casos no se llega a tiempo, como ocurrió con el escritor y tuitero coruñés Miguel López, conocido como El Hematocrítico. Este lunes 28 de noviembre sufrió un infarto y falleció a los 47 años, tras intentos fallidos de reanimarlo.
La noticia, dada a conocer poco después por su pareja, la escritora Ledicia Costas, causó conmoción entre sus seguidores. La muerte prematura de López pone de relieve la realidad de la enfermedad coronaria en España, donde los infartos son cada vez más frecuentes en pacientes menores de 55 años. El doctor Manuel Anguita, portavoz de la Sociedad Española de Cardiología (SEC), explica a qué se deben estos eventos y cómo podemos prevenirlos.
—¿Qué causas suele haber detrás de un infarto en un paciente joven?
—Cada vez se están viendo más infartos en personas jóvenes. Estamos hablando de pacientes de entre 40 y 55 años, que es una edad joven para tener un infarto. En estas personas, los motivos están relacionados con el perfil de riesgo cardiovascular. En este sentido, los factores de riesgo debidos a los malos hábitos de vida cada vez son más frecuentes. El tabaco es la causa más habitual. Es bastante raro que una persona joven o de mediana edad que no fuma tenga un infarto. El tabaco, entonces, es el primero, y la dislipemia, es decir, los niveles altos de colesterol, es el otro factor más importante. Cada vez van aumentando más la falta de ejercicio, la obesidad, el sedentarismo y los malos hábitos dietéticos. Todo esto hace que el riesgo cardiovascular se manifieste antes. La predisposición genética, que también hace que se pueda dar un infarto en personas jóvenes, puede influir, pero esto no es tan frecuente.
—¿Qué impide que podamos prevenirlos a tiempo?
—La gente no se hace analíticas cuando es joven, no controla sus niveles de colesterol, y en general, el LDL suele estar muy por encima de los niveles recomendados, que, para una persona a partir de los 35 años sin otros factores de riesgo, están por debajo de los 115 miligramos por decilitro. Ese nivel de colesterol tan bajo, probablemente, no lo tiene casi nadie, lo que pasa es que no lo sabemos porque no nos controlamos.
—¿Hay señales que indiquen que estamos en riesgo de sufrir un infarto?
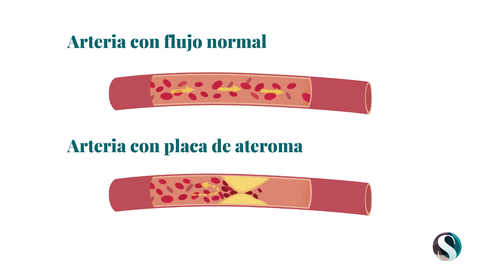
—Desgraciadamente, en la mayoría de los casos, no hay síntomas previos. Normalmente, el infarto se produce por una oclusión brusca de una arteria coronaria, es decir que se obstruye del todo el paso de luz a través de esa arteria. Esto ocurre debido a que se rompe una placa arterosclerótica, también conocida como placa de ateroma, que está relacionada con el colesterol alto y el tabaco, entre otros factores de riesgo. Cuando se rompe esta placa, sobre ella se forma un trombo. En cuestión de minutos, ese trombo puede obstruir la arteria. Si previamente la arteria no tenía una obstrucción fija, no habrá dado con anterioridad ningún síntoma de angina del pecho. Es decir que a esas edades, el infarto no suele avisar. Puede haber pacientes que tengan un episodio de molestia en el pecho o dolor al hacer esfuerzos, eso nos puede poner sobre aviso, pero en la mayor parte de los casos, eso no ocurre. Entonces, la única forma de prevenirlo es hacer una dieta saludable y controlar las cifras de presión arterial, de la glucosa y de los niveles de colesterol periódicamente.
—¿Cuál es el rol del estrés en la enfermedad coronaria?
—El estrés puede ser un desencadenante, esto está bastante estudiado. Es un factor de riesgo, probablemente no tan importante como el tabaco, el colesterol alto, la diabetes o la hipertensión arterial, pero sí que puede estar implicado en el desarrollo de lesiones coronarias. Sobre todo, puede ser el desencadenante de la rotura de la placa de ateroma que desencadena el infarto. Pero todos tenemos estrés en nuestra vida. Esto no es tan fácil de evitar como otros factores de riesgo.
—¿El consumo de alcohol tiene impacto en las probabilidades de sufrir un infarto?
—No es un factor de riesgo tan importante para el desarrollo de lesiones coronarias, pero un consumo excesivo, superior a una copa o una cerveza al día en mujeres o dos en varones, sí que se asocia con un aumento de la presión arterial, con la obesidad o diabetes. Al final, el alcohol predispone a un aumento de los factores de riesgo que, a su vez, pueden conducir a la enfermedad coronaria y a tener un infarto. Luego, hay otra causa que también se está viendo cada vez con más frecuencia en personas jóvenes y es la toma de estimulantes como la cocaína u otras sustancias parecidas.

—¿Los síntomas en pacientes jóvenes difieren de aquellos en pacientes más mayores?
—No, los síntomas son los mismos. En el caso de este conocido tuitero gallego, ha tenido la mala suerte de tener una parada cardíaca y una muerte súbita. Al taparse una arteria, a veces puede ocurrir una arritmia ventricular maligna, o fibrilación ventricular, y el corazón puede pararse. Esto ocurre en una pequeña proporción de casos de infarto y, como no se atienda inmediatamente, o incluso atendiéndolo, el paciente muere. Pero esto no es lo más frecuente. Lo más frecuente es que el paciente note el típico dolor u opresión en el pecho, con sudoración. Estos síntomas del infarto no son distintos de los que ocurren en otros grupos de edad.
—¿Cuándo resulta mortal un infarto?
—Eso es absolutamente imprevisible. No hay datos que nos permitan saber qué paciente va a tener una fibrilación ventricular y quién no la va a tener. Lo que sí que hay que recomendar es que, si aparecen esos síntomas de opresión en el pecho, dolor, sudoración, malestar hacia la garganta o a los brazos, rápidamente hay que ir al médico, porque en estos casos, el infarto que ocurre en personas jóvenes suele ser el tipo de infarto con elevación del segmento ST en el electrocardiograma. En este tipo de infartos, abrir la arteria que está estrecha con un stent en los primeros 60 o 90 minutos del infarto salva el músculo cardíaco que iba a morir. Entonces, si se consulta rápidamente y se actúa de forma urgente, el médico puede activar el código de infarto y el paciente va a la sala de cateterismo sin pasar por urgencias ni nada, para hacerle una angioplastia. En estos casos, el pronóstico suele ser muy bueno. El paciente se queda con sus arteria abierta y con una función cardíaca normal. Con lo cual, al mes del infarto, el paciente está haciendo vida normal, trabajando. Si no se hace así, pueden quedar con insuficiencia cardíaca, sobre todo si ha habido un daño importante.
—¿La vacunación por covid-19 puede tener relación con los infartos?
—No. La enfermedad por covid-19 sí que se vio que producía un aumento de las trombosis venosas y trombosis arteriales, pero en relación con la vacuna no se ha demostrado esto mismo. Lo que se ha visto en una pequeña proporción de pacientes que se han vacunado son fenómenos de inflamación, lo que se llama pericarditis. Pero esto no tiene nada que ver con un infarto. No hay evidencias de que se hayan producido más infartos con las vacunas del covid.